Reading time: 4 minutes
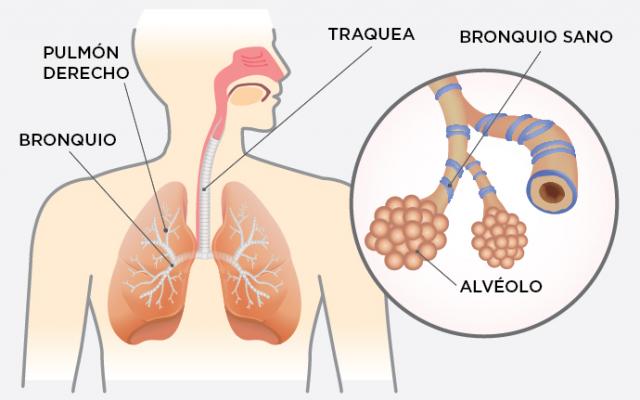
El asma afecta a 235 millones de personas en todo el mundo.1 A menudo comienza durante la infancia, pero puede ocurrir por primera vez a cualquier edad. El asma de aparición tardía puede ser causado por irritantes en el lugar de trabajo (asma ocupacional) o puede desarrollarse después de una infección viral.
Si tiene asma, sus vías respiratorias se irritan y se inflaman. Como resultado:
- se estrechan
- producen mucosidad adicional
Esto hace que sea más difícil la entrada y salida de aire de los pulmones.
INDEX
Síntomas del asma
Los síntomas del asma pueden ser leves, moderados o graves. Pueden incluir:
- tos
- sibilancias
- falta de aire
- opresión en el pecho
Estos síntomas suelen variar (no todas las personas tienen los mismos síntomas) y pueden desaparecer y aparecer. A menudo son peores durante la noche o temprano en la mañana.
Causas del asma
Las causas del asma no siempre son claras. Sin embargo, a menudo hay factores desencadenantes que pueden causar una crisis de los síntomas. Los factores desencadenantes comunes incluyen:
- infección respiratoria, como un resfriado o gripe
- irritantes, como el polvo, el humo de cigarrillo y los vapores
- productos químicos (y otras sustancias) que se encuentran en el lugar de trabajo; esto se denomina "asma ocupacional"
- alergias al polen, medicamentos, animales, ácaros del polvo doméstico o determinados alimentos
- ejercicio, especialmente en clima frío y seco
- emociones: reír o llorar mucho puede desencadenar los síntomas, así como el estrés
- cambios climáticos (especialmente cambios de temperatura)
- medicamentos: ciertos medicamentos pueden desencadenar el asma. La mayoría de los medicamentos son seguros, pero, si tiene asma de moderada a grave, es mejor no tomar analgésicos como aspirina (ácido acetilsalicílico) ni ibuprofeno. Los betabloqueadores, usados para el tratamiento de la hipertensión arterial o angina de pecho, pueden empeorar el asma.
En los niños, el asma es más común en los varones que en las niñas, pero entre los adultos, las mujeres son más propensas a tener asma. El asma puede ser hereditaria.
Si fuma durante el embarazo, su bebé tiene más probabilidades de tener asma. Si fuma y tiene niños pequeños, ellos tienen más probabilidades de tener asma. Los bebés prematuros o con bajo peso al nacer también tienen más probabilidades de desarrollar asma.
Diagnóstico del asma
El médico le preguntará si ha notado algún factor que desencadena sus síntomas.
Puede hacerle una o más de las siguientes pruebas para hacer un diagnóstico.
- Medición de flujo máximo: esta prueba mide cuán rápido se exhala el aire de los pulmones.
- Espirometría: esta prueba también mide la velocidad del flujo de aire y cuánto aire fluye. Proporciona información más detallada que una medición de flujo máximo y puede ayudar a mostrar qué tan bien están sus pulmones.
- Pruebas de alergia: pueden ayudar a descubrir si usted es alérgico a ciertas sustancias.
- Radiografías de tórax: generalmente no se realizan para diagnosticar el asma, pero pueden hacerse para asegurarse de que no tenga otra enfermedad pulmonar.
En los niños menores de cinco años, es posible hacer un diagnóstico con solo observar si responden a los tratamientos para el asma.
Tenga presente que la disponibilidad y el uso de estas pruebas específicas pueden variar de un país a otro.
Tratamientos para el asma
El asma no tiene cura. Sin embargo, hay tratamientos disponibles para ayudar a controlar los síntomas. El plan de tratamiento será diseñado específicamente para usted, combinando medicamentos y técnicas de manejo del asma de modo que resulte el más conveniente para su caso particular.
Inhaladores
Existen muchos tipos de inhaladores que permiten que el medicamento llegue directamente a las vías respiratorias. Pueden contener un polvo seco o producir un aerosol de medicamento cuando se activa el dispositivo. El medicamento se inhala entonces hacia las vías respiratorias. Deberá usar el inhalador correctamente para que funcione bien, por lo que debe pedirle asesoramiento a su médico.
Hay dos categorías básicas de inhaladores medicinales que se usan para el asma:
- de alivio – para tratar los síntomas
- de prevención – para prevenir los síntomas y tratar la inflamación del asma
Debe usar los medicamentos de alivio cuando tenga síntomas de asma. Pueden ser de acción a corto o largo plazo. Los medicamentos de alivio a corto plazo (conocidos como broncodilatadores) ayudan a relajar y ensanchar (dilatar) las vías respiratorias. Contienen medicamentos tales como salbutamol y terbutalina y alivian rápidamente los síntomas.
Si necesita usar un inhalador de alivio tres o más veces a la semana, es posible que su asma no esté bien controlada y su médico tendrá que revisar sus síntomas.
Si le recetan un medicamento de prevención, debe usarlo todos los días, aunque no tenga síntomas, ya que el efecto protector aumenta con el tiempo.
Su médico le recetará un inhalador de prevención si tiene alguno de los siguientes síntomas:
- Se siente sin aliento, tiene tos u opresión en el pecho tres o más veces por semana cuando realiza sus actividades diarias.
- Si necesita usar un inhalador de alivio tres o más veces a la semana.
- Tiene dificultad para respirar cuando tiene una infección en el pecho o se encuentra en un ambiente con humo.
- Se despierta regularmente cuando está durmiendo porque siente opresión en el pecho o tiene tos.
Los medicamentos de prevención generalmente contienen una medicina esteroide, como beclometasona o fluticasona, que actúan para reducir la inflamación de las vías respiratorias. Los medicamentos de prevención pueden tardar hasta 14 días en tener efecto, pero una vez que lo hacen, es posible que no necesite más su inhalador de alivio.
Puede agregarse a su tratamiento un medicamento de alivio a largo plazo si los síntomas no se controlan bien con un esteroide regular (de prevención) y el uso ocasional de un medicamento de alivio de acción a corto plazo. Actúan de forma similar a los medicamentos de alivio a corto plazo, pero sus efectos duran más (hasta 12 horas en comparación con 4 horas). Los medicamentos de alivio a largo plazo contienen, por ejemplo, salmeterol o formoterol. Estos medicamentos a menudo se combinan con un esteroide. Esto quiere decir que un inhalador contiene ambos medicamentos.
Espaciadores
Si usa un inhalador a gas, es posible que también le receten el uso de un espaciador. Los espaciadores son dispositivos que pueden ayudarle a usar el inhalador correctamente y son particularmente útiles para los niños o para aquellos que tienen dificultades para usar sus inhaladores durante un ataque de asma. Los niños a partir de los tres años pueden aprender a usar un inhalador con espaciador, y para los bebés y niños muy pequeños se puede acoplar una máscara facial. El espaciador es un tubo largo que se acopla al inhalador. Se inhala y exhala a través de una boquilla que se coloca en el otro extremo del tubo. Es más fácil de usar porque permite activar el inhalador y luego inhalar en dos pasos separados. Usar un espaciador también reduce el riesgo de tener dolor de garganta por usar un inhalador de esteroides. Cuando se usa correctamente, puede ser tan eficaz como los nebulizadores para el tratamiento de un ataque de asma agudo.
Nebulizadores
Los nebulizadores producen un rocío con el medicamento para el asma para que usted lo respire. Pueden ayudar a que llegue más medicamento al lugar exacto donde se necesita. Esto es particularmente importante si tiene un ataque agudo de asma y necesita tratamiento de emergencia en su casa o en un hospital. Sin embargo, si usa un espaciador con sus medicamentos para el asma, es posible que sea igual de efectivo que un nebulizador para tratar la mayoría de los ataques de asma. Si su hijo tiene asma, pídale consejo a su médico ya que es posible que no sea adecuado usar un nebulizador.
Si tiene un nebulizador, asegúrese de hacerle el mantenimiento con regularidad, para que funcione correctamente si necesita usarlo. Algunos laboratorios de función pulmonar de hospitales realizan el mantenimiento de los nebulizadores o también lo ofrecen los fabricantes de los equipos.
Otros medicamentos
Si tiene síntomas graves de asma, su médico puede recetarle un tratamiento con comprimidos de esteroides, por ejemplo, de prednisolona.
Hay otros medicamentos disponibles como comprimidos e inhaladores, si los tratamientos estándar no son adecuados para usted, como por ejemplo, montelukast o zafirlukast.
La disponibilidad y el uso de los distintos tratamientos pueden variar de un país a otro. Consulte a su médico acerca de sus opciones de tratamiento.
Ataques de asma: qué hacer
Usted está teniendo un ataque de asma si:
- al usar su inhalador de alivio, sus síntomas no mejoran
- sus síntomas están empeorando (tos, falta de aire, sibilancia u opresión en el pecho)
- le falta tanto el aire que no puede hablar, comer o dormir
- Si tiene un ataque de asma, debe seguir estos pasos.
- Inhale una o dos bocanadas de su inhalador de alivio inmediatamente, de ser posible, usando un espaciador.
- Siéntese (no se recueste), trate de relajarse y respire rítmicamente.
- Si no mejora, inhale dos bocanadas de su inhalador: una bocanada por vez, cada dos minutos. Puede inhalar hasta 10 bocanadas hasta que le desaparezcan los síntomas.
- Si sus síntomas no desparecen, debe llamar a una ambulancia
- Si la ambulancia tarda más de 10 minutos en llegar y usted aún se siente mal, inhale dos bocanadas más de su inhalador cada dos minutos, como lo hizo antes.
- Si va a un hospital, lleve con usted sus tratamientos para el asma.
Si sus síntomas mejoran y no necesita llamar a una ambulancia, asegúrese de ver a su médico o enfermero especialista en asma dentro de las 24 horas siguientes para que pueda revisar su tratamiento.
Cómo convivir con asma
Los medicamentos son solo una parte de su tratamiento para el asma. También necesitará controlar las cosas que lo empeoran. Lleve un diario para registrar cualquier cosa que desencadene su asma: esto puede ayudar a descubrir un patrón. El uso de un medidor de flujo máximo para controlar su función pulmonar también puede ayudar. Si tiene bajas lecturas repetidas en cierta situación (por ejemplo, al final de un día de trabajo, después de hacer ejercicio o después del contacto con un animal), esto puede indicar el factor desencadenante.
Dejar de fumar es bueno para su salud y mejorará sus síntomas del asma.
Con un buen control y el tratamiento adecuado, la mayoría de las personas con asma llevan vidas completamente normales.
Preguntas y respuestas
El asma ocupacional es una reacción alérgica que aparece cuando la persona se expone a ciertas sustancias químicas o de otro tipo presentes en el lugar de trabajo. Las personas con mayor riesgo son los panaderos, los carpinteros y las que pintan con aerosoles.
Explicación
Existen más de 200 materiales industriales que producen asma ocupacional y se estima que entre 1.500 y 3.000 personas por año desarrollan esta afección en el Reino Unido. El asma ocupacional puede surgir como resultado de la exposición a sustancias presentes en el lugar de trabajo, como por ejemplo harina o polvillo de madera. Estas sustancias pueden producir hipersensibilidad en las vías respiratorias. La exposición reiterada aumenta la probabilidad de problemas de asma.
Según la organización Health and Safety Executive (HSE), los siguientes oficios son los que más riesgo suponen de desarrollar asma ocupacional.
- Panaderos: por la harina y las enzimas que se utilizan en el proceso de panificación.
- Personas que pintan automóviles con aerosol: por las sustancias químicas que se utilizan en las pinturas en aerosol.
- Personas que trabajan con metales (soldadores): por los gases que se usan en la soldadura.
- Carpinteros: por la madera dura, la madera blanda y el polvillo de madera que arrojan las máquinas para cortar y el lijado.
- Trabajadores de la salud: por los guantes de látex con talco y los biocidas y desinfectantes químicos.
- Personas que trabajan en laboratorios con animales: por el contacto y manejo de los animales y la limpieza de jaulas o recintos.
- Agricultores: por el polvo de los granos que se genera durante la cosecha, el traslado y procesamiento de los cultivos de cereales.
- Trabajadores metalúrgicos: por los vahos o vapores de los fluidos que se utilizan para trabajar el metal en la operación de máquinas o el moldeado.
Puede resultar difícil saber si su trabajo le provoca asma. Los síntomas no siempre aparecen inmediatamente ante la exposición a la sustancia; pueden surgir terminado el horario laboral o por la noche. Es posible que note que los síntomas del asma mejoran cuando no va a trabajar o cuando está de vacaciones.
Si tiene síntomas de asma, es importante que consulte a su médico de cabecera. Este lo referirá a un neumonólogo (un médico especializado en tratar e identificar afecciones pulmonares).
El sitio web de la HSE contiene consejos para que las personas que tienen ocupaciones de alto riesgo eviten el asma ocupacional en sus lugares de trabajo.
Si tiene alguna duda o preocupación sobre el asma ocupacional, consulte a su médico de cabecera.
El embarazo prácticamente no tiene efecto sobre el asma. Usted debe seguir tomando su medicación para el asma durante todo el embarazo.
Explicación
Para la mayoría de las mujeres que tienen bien controlada el asma, esta condición no afecta al embarazo, al parto, ni al bebé.
No obstante, es posible que las que tienen asma severa noten que los síntomas empeoran durante el embarazo. Si tiene asma severa, es importante que consulte a su médico de cabecera regularmente para asegurarse de que sus síntomas estén bien controlados. En caso de que tenga algún problema, su médico de cabecera la referirá a un neumonólogo. Un neumonólogo es un médico especializado en tratar e identificar afecciones pulmonares.
Los síntomas del asma que no se controlan durante el embarazo se asocian a una serie de complicaciones entre las que se incluyen: bajo peso al nacer, parto prematuro y preeclampsia. Además, si usted fuma, es importante que deje de hacerlo, ya que el cigarrillo disminuye el efecto del tratamiento del asma y supone riesgos a largo plazo para usted y su bebé.
Es muy importante que siga tomando su medicación contra el asma durante todo el embarazo. Su médico de cabecera la monitoreará atentamente para ajustar la medicación en caso de que surja algún cambio. Es conveniente que converse con su médico de cabecera antes de quedar embarazada. Si fuma, es probable que le aconseje que deje de hacerlo.
Los tratamientos estándar del asma como los broncodilatadores (salbutamol, terbutalina, teofilina) y los corticosteroides inhalados son seguros para el consumo antes, durante y después del embarazo (incluso durante la lactancia).
Si tiene alguna duda o preocupación sobre el asma y el embarazo, consulte a su médico de cabecera.
Se considera asma inducida por el ejercicio cuando los síntomas aparecen durante o inmediatamente después de finalizar la actividad física. Esto puede suceder incluso si no tiene síntomas de asma en ninguna otra situación.
Explicación
El ejercicio es un desencadenante frecuente del asma. No se sabe a ciencia cierta cómo se producen los síntomas, pero se cree que se relacionan con la inspiración de aire frío y seco. Cuando se respira rápidamente durante el ejercicio, es más difícil para la nariz y las vías respiratorias superiores calentar y humidificar el aire que entra. Esto significa que cuando llega a las vías respiratorias está más frío y seco de lo habitual.
Los síntomas del asma inducida por el ejercicio incluyen los siguientes:
- tos
- sibilancias
- falta de aire
- opresión en el pecho
Observará que los síntomas comienzan con el ejercicio y empeoran hasta 15 minutos después de finalizado. Además, es posible que solo experimente síntomas durante o después del ejercicio y no en otras ocasiones. Si este es su caso, es importante que consulte a su médico de cabecera para que lo diagnostique y le indique un tratamiento.
Por lo general, se utiliza un inhalador de un medicamento aliviador de acción corta como tratamiento. Aunque es posible que le receten esteroides inhalados o un agonista beta2 de acción prolongada. Los inhaladores de corta acción se utilizan antes de empezar la actividad física.
Algunas formas de ejercicio empeoran más los síntomas que otras. Las carreras de larga distancia a campo traviesa (cross-country) pueden producir síntomas debido al aire frío que respira y al prolongado período que permanece en actividad y sin descanso. Los deportes que se juegan en equipo, como el voleibol o el fútbol, suelen generar menos síntomas porque están compuestos de breves lapsos de actividad intensa seguidos de pausas. La natación es un excelente ejercicio para quienes tienen asma por el aire cálido y húmedo que rodea la piscina. Los ejercicios de relajación y el yoga también ayudan a relajar el cuerpo y concentrarse en la respiración.
Si prevé hacer deportes de aventura, como buceo, montañismo o esquí, es importante que consulte antes a su médico de cabecera y que informe que usted tiene asma al instructor que esté a cargo de la actividad.
Si tiene asma y ya está en tratamiento, pero sigue experimentando síntomas cuando hace ejercicio es importante que consulte a su médico de cabecera. Esto suele ser un signo de que el asma no está siendo controlada de manera adecuada.
Si tiene alguna duda o preocupación sobre el asma inducida por el ejercicio, consulte a su médico de cabecera.
Este tipo de asma no produce sibilancias, en cambio, provoca una tos seca. Puede afectar tanto a niños como a adultos.
Explicación
Uno de los síntomas más reconocidos del asma es la sibilancia. Sin embargo, es posible tener asma sin sibilancias. En ese caso, el síntoma principal será una tos seca. Este tipo de asma también se conoce como asma atípica, asma oculta, asma con predominio de tos, o variante tusígena del asma. Es común en familias que tienen antecedentes alérgicos y, si bien puede afectar a personas de todas las edades, suele ser la causa más frecuente de la tos persistente en niños.
Produce una tos seca y repetitiva. Es posible que el niño tosa durante el día, pero la intensidad será mayor durante la noche. Notará que se incrementa cuando está resfriado, si hace ejercicio o respira aire frío. Si su hijo tiene alguno de estos síntomas, es importante que consulte a su médico de cabecera para que lo diagnostique y le indique un tratamiento.
El tratamiento del asma sin sibilancias es el mismo que el del asma común. El médico le recetará a su hijo un inhalador de corta acción (aliviador) como salbutamol (por ejemplo, Ventolin) y/o un esteroide inhalado (preventivo) como la beclometasona (por ejemplo, Asmabec).
Si tiene alguna duda o preocupación sobre el asma sin sibilancias, consulte a su médico de cabecera.
Sí, hay evidencias que demuestran que el fumar pasivamente puede causar asma y otros problemas respiratorios en los niños.
Explicación
Fumar pasivamente es respirar el humo que otras personas exhalan. Es potencialmente dañino para todos, pero especialmente para los niños. Cuando los niños están en crecimiento sus pulmones todavía se están desarrollando y pueden ser particularmente sensibles a los factores que contaminan el aire. Los bebés también se ven afectados por el humo del cigarrillo cuando todavía están dentro del vientre materno.
Hay estudios que demuestran que la exposición al humo de cigarrillo en el hogar puede incrementar el riesgo de que el niño desarrolle asma y puede provocar crisis asmáticas. En los niños que ya tienen asma puede empeorar los síntomas.
Todos los niños, tanto los que tienen como los que no tienen asma, deben mantenerse alejados de los ambientes con humo. Si fuma y tiene hijos pequeños o está embarazada, debería considerar dejar de hacerlo. Su médico de cabecera puede brindarle apoyo y asesoramiento para que deje de fumar.
Si no está preparada para hacerlo, intente no fumar cerca de ellos. Fume en lugares abiertos en lugar de cerrados. El humo de los cigarrillos permanece en el ambiente durante varias horas después de que terminó de fumar. Por lo tanto, los niños estarán expuestos hasta que se haya disipado por completo. Si prevé pasar un período largo de tiempo con su familia (por ejemplo, salir de vacaciones) intente utilizar productos de reemplazo de nicotina en lugar de fumar.
Si tiene alguna duda o preocupación sobre fumar pasivamente y el asma, consulte a su médico de cabecera.
Sí, en algunos niños que tienen asma la cantidad de síntomas disminuye a medida que crecen y pueden llegar a desaparecer por completo en la edad adulta.
Explicación
Más de un millón de niños en el Reino Unido padecen asma. En la mayoría de ellos, los síntomas mejoran con el paso de los años. Aquellos que tienen síntomas leves y poco frecuentes suelen dejar de tenerlos con el tiempo.
Para los que tienen síntomas frecuentes o padecen asma crónica, las posibilidades de que la afección desaparezca con la edad son menos factibles. El riesgo en los niños se incrementa en los siguientes casos:
- tiene un eczema persistente
- tiene una enfermedad pulmonar crónica
- empieza a fumar a una edad temprana
Si tiene alguna duda o preocupación sobre el asma de su hijo, consulte a su médico de cabecera.
Sí, hay investigaciones que demuestran que la lactancia materna contribuye a reducir el riesgo de que el bebé desarrolle asma.
Explicación
Amamantar reporta numerosos beneficios a largo plazo para la salud del bebé. Se descubrió que la lactancia materna puede ayudar a prevenir numerosas afecciones, entre ellas las infecciones, los problemas estomacales, el eczema y el asma.
Las investigaciones sobre los efectos de la lactancia materna en el asma indicaron que los bebés que son amamantados, y cuyas familias no tienen antecedentes de asma, son menos propensos a desarrollar esa enfermedad que los que fueron alimentados con leche maternizada (fórmula). En el caso de los bebés con antecedentes familiares de asma los resultados no fueron tan claros.
Se recomienda amamantar al bebé hasta el sexto mes de vida, sin darle agua, otros líquidos, ni alimentos sólidos. A partir de ese momento, se pueden introducir alimentos sólidos y líquidos mientras se continúa con la lactancia materna.
Si tiene alguna duda o preocupación sobre el asma y la lactancia materna, consulte a su médico de cabecera.
Más información
Asthma UK (Asociación de prevención del asma)
0800 121 6244
www.asthma.org.uk/
British Lung Foundation (Fundación Británica del Pulmón)
08458 50 50 20
Fuentes
- Asthma. Clinical Knowledge Summaries
- Asthma. World Health Organization. www.who.int
- Asthma. British Lung Foundation.www.blf.org.uk
- Facts for journalists. Asthma UK. www.asthma.org.uk
- About asthma. Asthma UK. www.asthma.org.uk
- Asthma. Prodigy
- Joint Formulary Committee, British National Formulary. 64ª ed. Londres: British Medical Association and Royal Pharmaceutical Society of Great Britain
- British guideline on the management of asthma: a national clinical guideline. Scottish Intercollegiate Guidelines Network (SIGN). www.sign.ac.uk
- Passive smoking and children. Tobacco Advisory Group of the Royal College of Physicians. www.rcplondon.ac.uk
- Asthma. Health and Safety Executive. www.hse.gov.uk
- Occupational asthma: a guide for employers, workers and their representatives. British Occupational Health Research Foundation
- Cates CJ, Crilly JA, Rowe BH. Holding chambers (spacers) versus nebulisers for beta-agonist treatment of acute asthma. Cochrane Database of Systematic Reviews 2009, Número 1. doi: 10.1002/14651858.CD000052
- Asthma. The Merck Manuals. www.merckmanuals.com
- Asthma during pregnancy. The Merck Manuals. www.merckmanuals.com
- Occupational asthma. The Merck Manuals. www.merckmanuals.com
- Asthma in children. The Merck Manuals. www.merckmanuals.com
- Exercise and asthma. Asthma UK. www.asthma.org.uk
- Novey H. Asthma without wheezing. Western J Med 1991; 154(4):459–60
- Pregnancy. Asthma UK. www.asthma.org.uk
- Nebulisers. British Lung Foundation. www.blf.org.uk
- Breastfeeding could protect against asthma. Asthma UK. www.asthma.org.uk
Publicado por Rebecca Canvin
Esta información fue publicada por el equipo de Bupa de información sobre la salud, y está basada en fuentes acreditadas de evidencia médica. Ha sido sometida a revisión por médicos de Bupa. Este contenido se presenta únicamente con fines de información general y no reemplaza la necesidad de consulta personal con un profesional de la salud calificado.
Fecha de publicación: 2019